编者按:随着糖尿病自然病程的进展,基础胰岛素治疗后糖化血红蛋白(HbA1c)达标的患者维持治疗一段时间后血糖控制不佳,需要及时优化为兼顾空腹血糖(FPG)和餐后血糖(PPG)的预混胰岛素类似物的方案。那么:如何从基础胰岛素转为预混胰岛素治疗?又如何调整预混胰岛素的剂量呢?下面小编推荐两个绝招秘技,助您轻松灵活使用预混胰岛素,助力患者血糖达标。
近30 年来,我国糖尿病患病率呈快速增长趋势,成人糖尿病患者人数高达1.164亿,患病人数位居全球首位【1】,给社会和家庭带来沉重的经济负担。中国新诊断的2型糖尿病(T2DM)患者以餐后血糖升高为主【2】,这可能与中国患者胰岛β细胞功能的衰退更显著、饮食结构多以碳水化合物为主有关。预混胰岛素能同时提供基础和餐时胰岛素,控制餐后血糖的同时兼顾空腹血糖,更适合我国T2DM患者。因此掌握预混胰岛素的临床使用技巧尤为重要。那么当基础胰岛素控制不佳时如何转为预混胰岛素治疗?又如何调整预混胰岛素的剂量呢?下面我们将结合临床案例,解析预混胰岛素的临床使用技巧。
Q1:如何从基础胰岛素转为预混胰岛素治疗?
A1:基础胰岛素转为预混胰岛素BID的具体方法【3】:将基础胰岛素日剂量等量转换,并1:1分配于早、晚餐前,后续根据血糖情况进一步调整剂量。
秘技1: 基础转预混,等量1:1,so easy!
解密1:
1、 案例资料【4】
患者,男,57岁。主诉:确诊糖尿病11年,出现双眼视物模糊、口干、多饮3个月。患者于11年前确诊T2DM,口服二甲双胍0.5g tid降糖治疗。因血糖控制不佳,5年前开始加用阿卡波糖50 mg tid;2年前换用甘精胰岛素10U qd加二甲双胍治疗。患者定期自测血糖,自述餐后血糖控制不佳。入院前治疗方案是甘精胰岛素 12U qd、二甲双胍0.5g tid。
体格检查:身高4100px,体重71.6kg,体质指数(BMI)26.6kg/m2。血压 120/80mmHg。
辅助检查:心电图、神经电生理检查均正常。眼底造影显示糖尿病视网膜病变(右眼III期,左眼II期)。
实验室检查:(1)血糖:空腹血糖8.7mmol/L,餐后2小时血糖14.9mmol/L,HbA1c 8.7%。(2)血脂:甘油三酯(TG)1.6mmol/L,总胆固醇(TC)4.8mmol/L。(3)肾功能:肌酐79μmol/L,尿素氮3.2mmol/L。(4)尿:尿酮体、尿蛋白均阴性。
入院诊断:2型糖尿病,糖尿病视网膜病变。
2、 诊疗经过
入院后完善相关检查,予以诺和锐® 30 BID(早6U,晚6U,餐时注射)和二甲双胍1g bid治疗。后依据早晚餐前血糖水平调整诺和锐® 30剂量为早16U,晚12U注射。
出院后继续上述降糖方案。
3、 随访结果
此患者转换为诺和锐® 30 BID治疗三个月后,HbA1c、空腹及餐后血糖控制达标,患者未诉低血糖。
4、 案例点评
该患者有糖尿病11年,早期口服两种降糖药(二甲双胍+阿卡波糖),后改为基础胰岛素联合二甲双胍治疗2年,HbA1c >8%,空腹及餐后血糖均控制不佳,餐后血糖增幅6.2mmol/L。入院后弃用甘精胰岛素方案,优化为门冬胰岛素30 ( bid )+二甲双胍(1g,bid ),实现了血糖的良好控制。该案例治疗成功的启示在于:随着糖尿病病程的进展,T2DM患者接受基础胰岛素治疗3-6个月后 HbA1c达标可能性开始下降,提示需及时调整治疗方案【5-6】。中国4200研究【7】发现,使用基础胰岛素+二甲双胍±另一种OAD 血糖无法控制的T2DM患者,优化为预混胰岛素类似物BID治疗后,HbA1c能够降低 1.6%,FPG进一步降低,早、晚餐后血糖较基线明显下降且接近或达到目标值,证实了基础胰岛素疗效不佳转为门冬胰岛素30的有效性和安全性。
TIPS:
转换时机【3】:(1)治疗3个月,如空腹血糖已达标,但HbA1c或餐后血糖仍高于目标值;(2)或基础胰岛素日剂量超过0.4~0.6U/kg;(3)或基础胰岛素治疗后,餐后血糖增幅≥3mmol/L。
转换方法【3】:将基础胰岛素日剂量等量转换,并1:1分配于早、晚餐前,后续根据血糖情况进一步调整剂量。
Q2:如何调整预混胰岛素的剂量?
A2:根据空腹和晚餐前血糖分别调整晚、早餐前用量。通常每3~5天调整1次,每次调整的剂量为0~4U,直至血糖达标【8-13】。
秘技2:有计划、有步骤、小步快跑,平稳降糖!更简易的剂量调整方案,更easy!
解密2:
1、 案例资料【14】
患者,男,48岁。主诉:确诊糖尿病3个月,出现多饮、多尿、多食2周。患者于3个月前测空腹血糖12.8mmol/L,确诊为T2DM,后口服二甲双胍1g bid降糖治疗。2周前出现多饮、多尿、多食,就诊复测空腹血糖 12.1mmol/L,2h餐后血糖 18.1mmol/L,HbA1c 10.1 %。起始诺和锐® 早6U 晚6U bid,后调整剂量至早12U晚12U bid。
体格检查:身高4250px,体重82.1kg,体质指数(BMI)28.4kg/m2。血压 120/80mmHg。
辅助检查:B超显示脂肪肝。
实验室检查:空腹血糖10.8mmol/L,餐后2小时血糖16.4mmol/L。
入院诊断:2型糖尿病,脂肪肝。
2、 诊疗经过
入院后,首先根据空腹血糖调整晚餐前剂量,然后根据晚餐前血糖调整早餐前剂量。每3-5天调整一次注射剂量。诺和锐® 30 最终剂量为早18U,晚20U,餐时注射,联合二甲双胍1g bid。
出院后继续上述降糖方案。
3、 随访结果
此患者诺和锐® 30 早18U,晚20U,餐时注射,联合二甲双胍1g bid治疗三个月后,血糖基本达标,期间未出现低血糖。患者依从性佳,对降糖方案满意。
4、 案例点评
该患者3个月前确诊糖尿病,起始预混胰岛素诺和锐®治疗2周,血糖控制不佳。入院后,结合血糖监测结果,按照每日2次预混胰岛素治疗方案的剂量调整方法(见下表),根据空腹和晚餐前血糖分别调整晚、早餐前用量。每3~5天调整1次,每次调整的剂量为0~4U,直至血糖达标【8-13】。该患者治疗的成功经验在于预混胰岛素的剂量调整有计划、有步骤,坚持了小步快跑、平稳降糖的原则,兼顾了降糖方案的安全性和便利性。
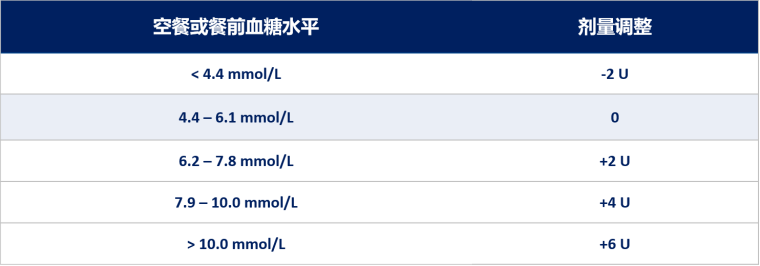
当然,上述剂量调整方案血糖水平分层较多,胰岛素剂量加减值不一,比较复杂,临床实践中也可按情况需要使用更简易的剂量调整方案(见下表) 【15】。

总之,随着糖尿病自然病程的进展,当基础胰岛素血糖控制不佳时,需要及时优化为兼顾FPG和PPG的预混胰岛素类似物BID的降糖方案。临床实践证实,预混胰岛素类似物BID在控制餐后血糖和空腹血糖方面均可实现满意的疗效,并且注射方案简便,剂量调整简易,患者依从性好。
参考文献:
【1】陈楠等. 实用糖尿病杂志, 2020, v.16(06):144-146.
【2】中华医学会内分泌学分会. 药品评价, 2016, 13(9):5-11.
【3】《2型糖尿病起始胰岛素后方案转换的临床指导建议》编写委员会.中华糖尿病杂志,2018;10(2):97-102
【4】改编自Yang W. Diabetes Res Clin Pract. 2019 Apr;150:158-166.
【5】Baxter M, et al. Diabetes Ther. 2020;11(7):1481-1496.
【6】Peng XV, et al.Diabetes Ther. 2020 Nov;11(11):2629-2645.
【7】Yang W,et al. Diabetes Res Clin Pract. 2019 Mar 11;150:158-166.
【8】中华医学会糖尿病学分会.中华糖尿病杂志. 2018;10(1):4-67.
【9】诺和锐® 30笔芯说明书
【10】Unnikrishnan, et al. Int J Clin Pract, 2009; 63: 1571–1577.
【11】Raskin et al. Diabetes Care 2005;28:260-5.
【12】Wenying Yang et al, Diabetes Care. 2008; 31: 852-856.
【13】Yang wenying et al.J Diabetes Investig 2016; 7: 85–93.
【14】基于杨文英,等.中国医刊.2013,48(1):28-30.
【15】Wu T et al. Diabetes Ther. 2015;6(3):273-87.



